1.Bệnh đái tháo đường là gì?
Đái tháo đường hay tiểu đường là suy giảm bài tiết insulin và nồng độ kháng insulin ngoại vi thay đổi dẫn đến tăng đường huyết. Triệu chứng sớm liên quan tới tăng glucose máu và bao gồm uống nhiều, khát nhiều, tiểu nhiều và nhìn mờ. Biến chứng muộn gồm bệnh mạch máu, bệnh thần kinh ngoại vi, bệnh thận và dễ nhiễm khuẩn.
Chẩn đoán bằng định lượng glucose huyết tương. Điều trị gồm chế độ ăn, tập luyện, và thuốc để giảm glucose máu, bao gồm insulin, thuốc uống hạ đường huyết và thuốc tiêm không phải insulin. Biến chứng có thể trì hoãn hoặc phòng tránh với kiểm soát đường huyết đầy đủ; bệnh lý tim mạch là nguyên nhân hàng đầu gây tử vong ở bệnh nhân đái tháo đường.
2. Các loại chính của bệnh đái tháo đường
Có 2 loại chính của bệnh đái tháo đường (đái tháo đường)
- Loại 1
- loại 2
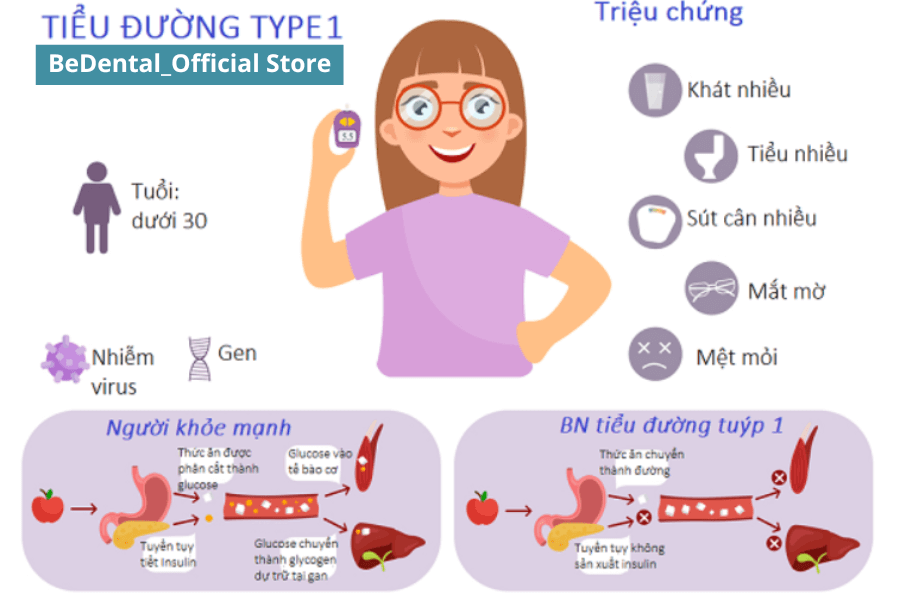
- Đái tháo đường loại 1 (Type 1 diabetes): Đái tháo đường loại 1 thường xuất hiện ở tuổi trẻ và tuổi vị thành niên. Đây là một bệnh tự miễn, trong đó hệ miễn dịch của cơ thể tấn công và phá hủy các tế bào beta trong tụy, gây ra sự thiếu hụt insulin. Insulin là một hormone cần thiết để điều chỉnh mức đường trong máu. Do thiếu insulin, những người bị đái tháo đường loại 1 phải tiêm insulin hàng ngày để duy trì mức đường huyết ổn định.
- Đái tháo đường loại 2 (Type 2 diabetes): Đái tháo đường loại 2 thường phát triển ở người trưởng thành, đặc biệt là ở người trên 40 tuổi. Đây là loại phổ biến nhất của đái tháo đường và chiếm phần lớn các trường hợp. Trong đái tháo đường loại 2, cơ thể vẫn sản xuất insulin, nhưng không sử dụng nó hiệu quả hoặc không sản xuất đủ để đáp ứng nhu cầu của cơ thể. Các yếu tố nguy cơ gây ra đái tháo đường loại 2 bao gồm tăng cân, thiếu hoạt động thể chất, di truyền, và lối sống không lành mạnh.
Ngoài ra, còn một số loại đái tháo đường khác như đái tháo đường gestational (xảy ra trong thai kỳ), đái tháo đường do tác dụng phụ của thuốc, hoặc đái tháo đường do bệnh lý tuyến giáp (diabetes do bệnh lý tuyến giáp).
3. Nguyên nhân dẫn đến tình trạng đái tháo đường
Đái tháo đường type 1
Không có sản xuất Insulin vì phá hủy tế bào beta tự miễn
Trong bệnh đái tháo đường týp 1 (trước đây được gọi là khởi phát ở tuổi vị thành niên hoặc insulin phụ thuộc), sản xuất insulin không có do sự phá hủy tế bào beta tuyến tụy tự miễn có thể được kích hoạt do tiếp xúc với môi trường ở những người nhạy cảm về mặt di truyền. Phá hủy tiến triển dưới lâm sàng trong nhiều tháng, nhiều năm tới khi khối lượng tế bào beta giảm tới điểm mà nồng độ insulin không đủ để kiểm soát nồng độ glucose huyết tương.
Đái tháo đường type 1 thường phát triển ở trẻ em hoặc thiếu niên và gần đây dạng phổ biến được chẩn đoán trước 30 tuổi; tuy nhiên cũng có thể phát triển ở người lớn (đái tháo đường tự miễn khởi phát muộn ở người lớn, bệnh thường xuất hiện như đái tháo đường type 2).
Một số trường hợp bệnh tiểu đường type 1 không xuất hiện yếu tố tự miễn trong tự nhiên và thường được cho là vô căn. Type 1 tài khoản cho < 10% tổng số các trường hợp đái tháo đường.
Bệnh học của sự phá hủy tế bào beta tự miễn được hiểu biết không hoàn toàn, liên quan giữa gen nhạy cảm, tự kháng nguyên, và yếu tố môi trường.
Gen nhay cảm gồm gen trong phức hợp hòa hợp mô chính (MHC) – đặc biệt HLA-DR3,DQB1*0201 và HLA-DR4,DQB1*0302, chúng xuất hiện trong > 90% bệnh nhân đái tháo đường type 1 và những gen ngoài MHC, điều hòa sản xuất và chế biến và vận chuyển insulin, nguy cơ đái tháo đường với gen MHC. Gen nhạy cảm thường phổ biến hơn ở 1 vài quần thể hơn quần thể khác và giải thích cho tỉ lệ đái tháo đường type 1 cao hơn ở một số nhóm chủng tộc (Scandinavi, Sardinia).
Tự kháng thể gồm glutamic acid decarboxylase, insulin, proinsulin, protein liên quan u tiết insulin, Vận chuyển kẽm ZnT8, và protein khác trong tế bào beta. Người ta cho rằng các protein này đã bộc lộ hoặc phóng thích trong quá trình tái tạo tế bào beta hoặc tổn thương tế bào beta (vd, nhiễm trùng), kích hoạt đáp ứng miễn dịch trung gian qua tế bào T dẫn tới phá hủy tế bào beta. Tế bào alpha tiết glucagon duy trì không bị tổn thương. Kháng thể của tự kháng nguyên có thể phát hiện trong huyết thanh, dường như là phản ứng (không phải nguyên nhân) cho sự phá hủy tế bào beta.
Nhiều virus (gồm coxsackievirus, rubella virus, cytomegalovirus, Epstein-Barr virus và retroviruses) có mối liên kết với khởi phát đái tháo đường type 1. Các virus có thể trực tiếp nhiễm trùng và phá hủy tế bào beta hoặc có thể gây phá hủy tế bào beta gián tiếp qua tiếp xúc tự kháng nguyên, kích thích phả ứng tự động của lympho bào, giống hệt phân tử tự kháng nguyên, dẫn đến kích thích đáp ứng miễn dịch, (phân tử giống hệt) hoặc cơ chế khác.
Chế độ ăn có thể là một yếu tố. Phơi nhiễm của trẻ sơ sinh với sản phẩm hàng ngày (cụ thể sữa bò và sữa protein beta casein), nitrate cao trong nước uống, và hấp thụ vitamin D thấp có liên quan tới tăng nguy cơ mắc đái tháo đường type 1. Tiếp xúc sớm (< 4 tháng) hoặc muộn (> 7 tháng) với gluten và ngũ cốc tăng sản xuất tự kháng thể đảo tụy. Cơ chế cho những liên quan này chưa rõ ràng.
Đái tháo đường type 2
Kháng insulin
Trong đái tháo đường type 2 (trước gọi là khởi phát người lớn hoặc không phụ thuộcinsulin), insulin tiết không đủ vì bệnh nhân có tình trạng kháng với insulin. Gan khánginsulin dẫn tới không có khả năng ức chế gan sản xuất glucose, và kháng insulin ngoại vi làm giảm nhập glucose ở ngoại vi. Phối hợp này làm tăng đường huyết lúc đói và sau ăn. Thường nồng độ insulin rất cao, đặc biệt giai đoạn sớm của bệnh. Giai đoạn muộn của đái tháo đường, sản xuất insulin có thể giảm,thêm nữa tăng đường huyết trầm trọng hơn.
Bệnh thường khởi phát ở người lớn và trở nên phổ biến hơn cùng với sự già hóa; gần 1/3 người lớn > 65 tuổi có rối loạn dung nạp glucose. Ở người già, nồng độ glucose huyết tương cao sau khi ăn hơn ở người trẻ, đặc biệt sau bữa ăn có nhiều lượng carbonhydrate. Nồng độ glucose cũng có thể trở lại bình thường kéo dài hơn, một phần vì tăng tích lũy mỡ tạng và bụng và giảm khối lượng cơ.
Bệnh tiểu đường tuýp 2 ngày càng trở nên phổ biến ở trẻ em vì bệnh béo phì ở trẻ em đã trở thành dịch bệnh. Hơn 90% số người lớn có đái tháo đường là đái tháo đường type 2.
Có những yếu tố quyết định di truyền rõ ràng, bằng chứng là tỷ lệ mắc bệnh cao ở những người có tổ tiên gốc Phi, Mỹ da đỏ, gốc Tây Ban Nha, thổ dân Alaska và người Mỹ gốc Á và ở họ hàng của những người mắc bệnh. Dù nhiều gen đa hình đã được phát hiện qua nhiều năm trước, không có đơn gen nào chịu trách nhiệm cho hầu hết các dạng phổ biến của đái tháo đường type 2 đã xác định.
Bệnh học phức tạp và chưa được hiểu biết hoàn toàn. Tăng đường huyết phát triển khi tiết insulin không đáp ứng đủ so với kháng insulin. Mặc dù kháng insulin là đặc trưng ở những người mắc bệnh tiểu đường type 2 và những người có nguy cơ mắc bệnh này, nhưng cũng có bằng chứng về rối loạn chức năng tế bào beta và suy giảm bài tiết insulin tiến triển theo thời gian, bao gồm
Suy giảm bài tiết insulin ở giai đoạn đầu
Mất khả năng tiết insulin thường dễ thay đổi
Sự gia tăng tín hiệu bài tiết proinsulin, cho thấy quá trình xử lý insulin bị suy giảm
Sự tích tụ polypeptit amyloid của đảo tụy (một loại protein thường được tiết ra khi có insulin)
Bản thân tăng đường huyết có thể suy giảm tiết insulin, vì nồng độ glucose máu cao làm giảm nhạy của tế bào beta, gây rối loạn chức năng tế bào beta (ngộ độc glucose), hoặc cả hai.
Béo phì và tăng cân có vai trò quan trọng của kháng insulin ở bệnh nhân đái tháo đường type 2. Chúng có yếu tố di truyền xác định nhưng cũng phản ánh chế độ ăn, luyện tập và lối sống. Không có khả năng ức chế ly giải tổ chức mỡ làm tăng axit béo tự do huyết thanh, làm giảm kích thích vận chuyển glucose của insulin và hoạt động tổng hợp glucogen ở cơ. Mô mỡ cũng có chức năng như một cơ quan nội tiết, giải phóng nhiều yếu tố (adipocytokine) có lợi (adiponectin) và bất lợi (yếu tố hoại tử khối u-alpha, interleukin-6, leptin, resistin) ảnh hưởng đến quá trình chuyển hóa glucose.
Hạn chế phát triển trong tử cung và cân nặng sơ sinh thấp cũng liên quan tới kháng insulin sau này và có thể phản ảnh những bất lợi trước khi sinh đến môi trường trong chuyển hóa glucose.
3. Triệu chứng và dấu hiệu của bệnh đái tháo đường

Hầu hết triệu chứng thường gặp của đái tháo đường là của tăng đường huyết. Tăng đường huyết của đái tháo đường sớm thường không có triệu chứng; do đó chẩn đoán có thể bị chậm nhiều năm nếu việc sàng lọc định kỳ không được thực hiện.
Triệu chứng bệnh đái tháo đường (còn được gọi là tiểu đường) có thể khác nhau tùy thuộc vào loại đái tháo đường và từng người. Dưới đây là một số triệu chứng chính của bệnh đái tháo đường:
- Thèm ăn và khát nước tăng: Một trong những triệu chứng đái tháo đường thường gặp là cảm giác đói liên tục và khát nước không ngừng. Điều này xảy ra do cơ thể không thể sử dụng glucose (đường) trong máu một cách hiệu quả, do đó cơ thể cảm thấy thiếu năng lượng.
- Tiểu nhiều và tiểu đêm: Một triệu chứng phổ biến khác là tiểu nhiều hơn bình thường (polyuria). Bạn có thể cảm thấy cần phải đi tiểu nhiều lần trong ngày, thậm chí buổi đêm. Đây là do các mức đường huyết cao khiến thận phải làm việc càng chăm chỉ để loại bỏ đường ra khỏi cơ thể thông qua nước tiểu.
- Mệt mỏi và suy giảm năng lượng: Bệnh nhân đái tháo đường thường cảm thấy mệt mỏi và thiếu năng lượng mặc dù không hoạt động nặng. Đường trong máu không thể được chuyển hóa thành năng lượng cho cơ thể một cách hiệu quả, do đó dẫn đến triệu chứng mệt mỏi.
- Sự giảm cân đột ngột: Một số người có triệu chứng giảm cân đột ngột mà không có lý do rõ ràng. Điều này có thể xảy ra khi cơ thể không thể sử dụng glucose trong máu làm nguồn năng lượng và phải chuyển sang đốt cháy mỡ và cơ bắp.
- Sự chậm lành vết thương: Đái tháo đường có thể ảnh hưởng đến quá trình lành vết thương. Người bị bệnh có thể thấy vết thương trên da mất thời gian để lành hoặc không lành tốt, đồng thời dễ nhiễm trùng.
- Tình trạng tức ngực và khó chịu: Một số người có thể gặp các triệu chứng khác như ngứa da, nổi mẩn hoặc tức ngực. Đái tháo đường có thể gây ra tình trạng dư lượng đường trong máu, gây hại đến các mạch máu và gây ra các vấn đề về da.

4. Biến chứng của bệnh đái tháo đường có thể gây ra
Biến chứng đái tháo đường được chia làm hai loại chính: mãn tính và cấp tính.
Biến chứng mãn tính
Biến chứng mãn tính do tiểu đường xảy ra như một phần tất yếu trong quá trình phát triển của bệnh, đặc biệt ở những người không kiểm soát tốt đường huyết. Cơ thể bị rối loạn chuyển hóa chất đường, chất đạm và chất béo, từ đó làm suy giảm chức năng của các cơ quan khác trong cơ thể.
Biến chứng ở mắt
Biến chứng ở thận
Biến chứng tim mạch
Biến chứng thần kinh
Biến chứng cấp tính
Biến chứng cấp tính của đái tháo đường có thể gây ra các hậu quả nghiêm trọng sau:
Biến chứng giảm đường huyết
Biến chứng nhiễm toan ceton và hôn mê do nhiễm toan ceton
Biến chứng tăng áp lực thẩm thấu do tăng đường máu
5. Điều trị bệnh đái tháo đường
Điều trị bệnh đái tháo đường tập trung vào việc kiểm soát mức đường huyết và quản lý các triệu chứng để giảm nguy cơ biến chứng. Dưới đây là một số phương pháp điều trị chính cho bệnh đái tháo đường:
- Chế độ ăn uống: Quản lý chế độ ăn uống là một phần quan trọng trong điều trị đái tháo đường. Người bệnh cần tuân thủ một chế độ ăn uống cân bằng, giàu chất xơ và ít đường. Họ nên tránh thức ăn có nhiều đường, tinh bột, đồ ngọt và chất béo không lành mạnh. Thay vào đó, nên tập trung vào các loại thực phẩm giàu chất xơ, rau xanh, trái cây, thực phẩm có chứa protein như thịt gà, cá, đậu, hạt, và tinh chất từ các nguồn chất béo lành mạnh như hạt dẻ, dầu ô liu.
- Tập thể dục: Hoạt động thể chất đều đặn có thể giúp kiểm soát mức đường huyết và tăng cường sức khỏe chung. Bệnh nhân đái tháo đường nên tham khảo ý kiến bác sĩ để thiết kế một chế độ tập luyện phù hợp với tình trạng sức khỏe và khả năng của mình.
- Thuốc điều trị đái tháo đường: Trong một số trường hợp, chế độ ăn uống và tập thể dục không đủ để kiểm soát mức đường huyết. Bác sĩ có thể đề xuất sử dụng thuốc điều trị đái tháo đường, bao gồm thuốc đường huyết (như insulin và thuốc tránh sự tái hấp thụ đường trong ruột), thuốc giảm đường huyết (như metformin và sulfonylurea) và các loại thuốc khác nhau tuỳ theo trường hợp cụ thể.
- Giám sát định kỳ: Bệnh nhân đái tháo đường cần thường xuyên kiểm tra mức đường huyết, thăm khám định kỳ và theo dõi sức khỏe chung. Điều này giúp bác sĩ theo dõi tình trạng bệnh và điều chỉnh phương pháp điều trị nếu cần thiết.
Ngoài ra, rất quan trọng để duy trì một lối sống lành mạnh, kiểm soát cân nặng, không hút thuốc và hạn chế tiêu thụ cồn để giảm nguy cơ biến chứng của bệnh đái tháo đường.
Xem thêm <<< Thời gian uống nước như nào là hợp lí? Uống bao nhiêu nước là đủ? >>>
6. Một sô lưu ý khi sử dụng thuốc điều trị
Khi sử dụng thuốc để điều trị bệnh đái tháo đường, có một số lưu ý quan trọng sau đây:
- Tuân theo chỉ định của bác sĩ: Luôn tuân theo hướng dẫn của bác sĩ hoặc nhà thuốc khi sử dụng thuốc. Điều này bao gồm liều lượng, tần suất và cách sử dụng đúng cách.
- Không tự điều chỉnh liều lượng: Không tự thay đổi liều lượng thuốc hoặc dừng sử dụng thuốc một cách đột ngột mà không có sự chỉ định của bác sĩ. Điều chỉnh liều lượng thuốc mà không được kiểm soát có thể ảnh hưởng đến kiểm soát đường huyết và gây nguy hiểm cho sức khỏe.
- Theo dõi mức đường huyết: Điều trị bằng thuốc yêu cầu việc theo dõi định kỳ mức đường huyết. Bạn nên tuân thủ hướng dẫn của bác sĩ và thực hiện các xét nghiệm định kỳ để kiểm tra mức đường huyết của mình.
- Tìm hiểu về tác dụng phụ: Hiểu rõ về tác dụng phụ có thể xảy ra khi sử dụng thuốc và biết cách xử lý khi gặp phải. Nếu bạn gặp phải bất kỳ tác dụng phụ nào không mong muốn, hãy thông báo cho bác sĩ ngay lập tức.
- Chú ý tương tác thuốc: Nếu bạn đang dùng nhiều loại thuốc khác nhau, bao gồm cả thuốc kê đơn và thuốc không kê đơn, hãy thông báo cho bác sĩ và nhà thuốc. Một số thuốc có thể tương tác với nhau và ảnh hưởng đến hiệu quả hoặc an toàn của thuốc điều trị đái tháo đường.
- Thực hiện theo lịch hẹn và kiểm tra định kỳ: Điều trị bệnh đái tháo đường yêu cầu theo dõi định kỳ và kiểm tra sức khỏe. Tuân thủ lịch hẹn của bác sĩ và không bỏ sót các cuộc hẹn kiểm tra, xét nghiệm hoặc kiểm tra định kỳ.
- Thông báo cho nhà thuốc về tình trạng sức khỏe: Thông báo cho nhà thuốc về bất kỳ vấn đề sức khỏe mới nào mà bạn đang trải qua, bao gồm cả bất thường trong mức đường huyết hoặc tác dụng phụ của thuốc.
- Sử dụng hợp lý và bảo quản thuốc: Lưu trữ và sử dụng thuốc theo hướng dẫn. Đảm bảo rằng bạn sử dụng thuốc trong thời hạn sử dụng và không sử dụng thuốc đã hết hạn.
7. Phòng ngừa bệnh đái tháo đường

- Duy trì cân nặng lành mạnh: Bảo duy trì cân nặng lành mạnh thông qua chế độ ăn uống cân đối và hoạt động thể chất đều đặn. Tránh tăng cân quá mức và kiểm soát cân nặng nếu bạn đã bị thừa cân hoặc béo phì.
- Ăn một chế độ ăn cân bằng: Hãy tập trung vào việc ăn một chế độ ăn uống giàu chất xơ và thực phẩm không tinh bột. Hạn chế tiêu thụ thức ăn có chứa đường, đồ ngọt, thực phẩm chế biến công nghiệp và chất béo không lành mạnh.
- Tập thể dục đều đặn: Lập kế hoạch và thực hiện chương trình tập thể dục đều đặn, bao gồm ít nhất 150 phút hoạt động vừa phải mỗi tuần. Đi bộ, chạy bộ, bơi, đi xe đạp, và các hoạt động aerobic khác đều có lợi cho sức khỏe tim mạch và giúp kiểm soát mức đường huyết.
- Kiểm soát căng thẳng: Căng thẳng có thể ảnh hưởng đến cường độ đường huyết. Hãy tìm cách quản lý căng thẳng và áp lực trong cuộc sống thông qua kỹ thuật thư giãn như yoga, thiền, hoặc các hoạt động giảm căng thẳng khác.
- Kiểm tra định kỳ sức khỏe: Định kỳ kiểm tra sức khỏe và theo dõi mức đường huyết là quan trọng để phát hiện sớm bất kỳ dấu hiệu hoặc tình trạng đái tháo đường. Thường xuyên kiểm tra y tế và kiểm tra đường huyết nếu có yếu tố nguy cơ hoặc tiền sử gia đình.
- Hạn chế tiêu thụ cồn: Tiêu thụ cồn có thể tăng nguy cơ mắc bệnh đái tháo đường. Hãy hạn chế việc uống rượu và tuân thủ hướng dẫn an toàn về việc tiêu thụ cồn.
- Không hút thuốc: Hút thuốc lá là một yếu tố rủi ro cho bệnh đái tháo đường và các biến chứng liên quan. Nếu bạn hút thuốc, hãy xem xét để ngừng hút và tìm sự hỗ trợ để bắt đầu quá trình từ bỏ thuốc lá.
- Kiểm soát áp lực máu và cholesterol: Đái tháo đường thường kết hợp với tăng huyết áp và cholesterol cao. Kiểm soát áp lực máu và mức cholesterol lành mạnh là rất quan trọng trong việc phòng ngừa bệnh đái tháo đường và các biến chứng.
BEDENTAL – HỆ THỐNG NHA KHOA TIÊU CHUẨN HÀNG ĐẦU
CHI NHÁNH HÀ NỘI
CS1: 7B Thi Sách, Ngô Thì Nhậm, Hai Bà Trưng, Hà Nội - 0934.61.9090
CS2: Tòa nhà CC2, Nguyễn Hữu Thọ, Hoàng Mai, Hà Nội (Bên trong Truehope) - 0934.61.9090
CHI NHÁNH TP.HỒ CHÍ MINH (HCM)
CS1: 53 -55 -57 Phó Đức Chính, Nguyễn Thái Bình, Quận 1, Tp.Hồ Chí Minh - 0766.00.8080
CS2 :Số 25, đường số 7 khu đô thị Cityland Gò Vấp (Ngõ 672A Phan Văn Trị), Gò Vấp, TP Hồ Chí Minh, Việt Nam - 093 181 0680
CHI NHÁNH THÀNH PHỐ VINH - NGHỆ AN
CS1: 39A Đ. Lê Hồng Phong, Hưng Bình, Thành phố Vinh, Nghệ An - 0934.61.9090
GIỜ HOẠT ĐỘNG:
09h00 – 21h00. Tất cả các ngày trong tuần
Website: https://bedental.vn/
Tư vấn chuyên môn bài viết:
BÁC SĨ DƯƠNG THỊ THÙY NGA







